……なんですが、今回、訪問に伺う患者様は、リウマチ関連性疾患。
私、この疾患が昔から苦手で。
医師でも実際に患者さんを担当するまでは、苦手な人が多いように思う。
その原因の一つは、一見、曖昧に見える診断基準。
でも、これは疾患が疾患だけに仕方のないことなんだ。
「○×菌が見つかったから、△□性肺炎」というように原因と結果が1対1に対応しているわけではない。だから、一見、ぼやっとした操作的診断基準を使わざるをえないが、臨床的にはそちらの方が都合がいいんだ。
この背景を知っているだけでも理解が早くなるかもしれないよ。
今回、訪問に伺う患者様は、50 歳代の女性。病名はついているが、いわゆる膠原病。肩と大腿の痛みが強いため通院困難となり、治療薬であるステロイドを届けるため当薬局の出番となった。
で、膠原病なんですが、これが昔から苦手。。。
まず、疾患分類からしてわかりにくい。膠原病の代表的疾患である関節リウマチにしても、あるときはリウマチ性疾患、あるときは膠原病、またあるときは自己免疫性疾患に分類される。
また、診断もわかりにくい。同じような訴えをしていても、検査値の微妙な違いで診断名が変わったり、別の疾患が合併したりする。
さらに、せっかく診断が決まってもかなりの頻度でステロイドが治療薬のメインになり、「ステロイドが効いたのだから、診断は〇×」というふうに理解することができない。
要するに、患者さん個々の病態が把握しにくく、言ってみれば「患者さんの区別がつきにくい」のだ。
これではいけない、というわけで勉強。
まず、分類・診断の曖昧さだが、これは歴史的に見ると致し方ないことがわかる。この分野の疾患の多くは、その原因として自己免疫系の異常が想定されるようになったが、このような理解がされるためには、現代的な生物学の発展を待たねばならなかったし、現代でもその解明が完全になされているわけではないので、臨床的な分類のベースは経験的なものに頼らざるをえない。また、自己免疫が関与しているというのは、例えば、悪さをする抗原抗体複合物が、関節に沈着すれば関節痛、筋肉に堆積すれば筋肉痛、血管壁に固着すれば血管炎として出現する、という症状の多彩さにつながる。症状が多彩である以上、臨床的な診断は操作的診断の方が都合が良いのだ。
つまり、「検査でこれこれが見つかったから、診断はこれ」という世界観よりは、「検査値がこれこれだから 1 点、大関節に疼痛があるから 2 点、症状が 6 ヶ月前からあるから 1 点で、計 5 点。なのでかくかくと診断してよい」という世界観の方が都合が良い領域なのだ。
そこまで理解したうえで患者さん個々の病態の把握に向かう。検査値やら難しい疾患概念の微妙な差異やらはひとまず置いて、個々の患者さんの顔と名前を「主訴+大雑把な分類」で結びつけておいた方が実用上は便利なように思う。誤解を恐れずに言えば、診断名は経過とともに変わる可能性があるので、こう覚えておいた方がぱっと思い出しやすい。「関節リウマチと診断されている A さん」よりは「両肩部、両大腿部痛を訴えリウマチ性疾患を疑われている A さん」の方が、曖昧のようでいてより本質に近い感じがする。
で、件の A さんだが、両肩部痛、両大腿部痛から考えて、リウマチ性多発筋痛症・線維筋痛症・多発性筋炎あたりがあやしい(診断ではなく、訓練のための勝手読みです)。もちろん合併している可能性もある。
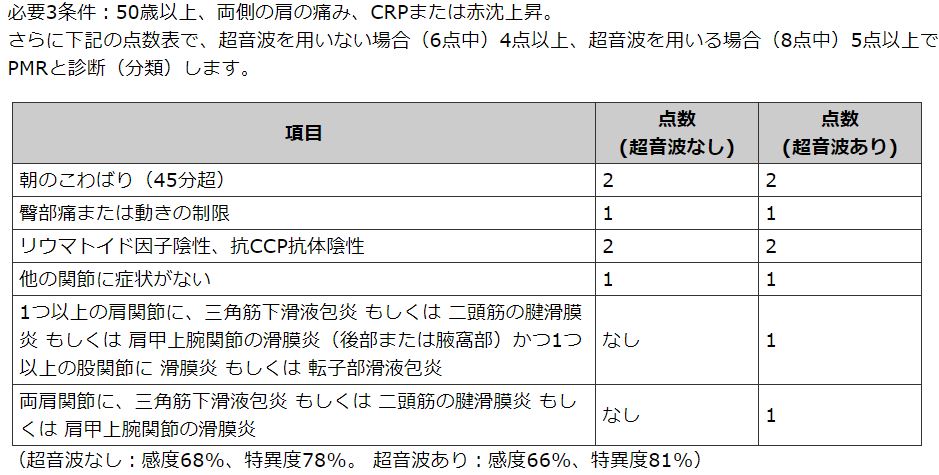
ちなみにリウマチ性多発筋痛症の診断基準の一つは ↓ です。慶応大学病院の HP からお借りしてきました。
症状の詳細はそちらの方を覗いてほしいが、ここでは「症状が比較的に短期(2 週間程度)に完成する」、「予後は良く、ステロイドが著効すれば、数か月~数年で症状改善し、ステロイドからの離脱も見込める」といった点に特に注目したい。
もし、Aさんが関節リウマチでなく、リウマチ性多発筋痛症だった場合、うまくいけば、めでたしめでたしで終わる可能性もあるわけで、その点も踏まえて訪問時の情報収集は重要だなと思う。
何を聞けばいいだろうか?
・痛みはいつ始まったのか
・常時痛むのか?それとも起床時のみなのか?
・両肩痛とあるが、痛みは関節なのか?筋肉なのか?
・その他の関節(例えば、手指の関節)に痛みはあるか?
などなど。
長くても数年で訪問の必要性がなくなってしまうのと、今後、ある程度の長期にわたって訪問が必要になってくるのでは、諸々の準備・覚悟が違ってくる。だからこういった「予習」が必要なのだ。
今回は、予習はバッチリなような気がする。さて、出かけるか。
やはりというべきか、事件が起こりました。
続きます。




“薬剤師、現場に出る -〇〇を主訴とする膠原病-” への1件の返信